副主任医师,博士研究生
门诊中有不少人体检B超时发现胆囊息肉,病人常常对胆囊息肉比较担心,担心胆囊息肉癌变。我们应该如何来判断胆囊息肉呢?
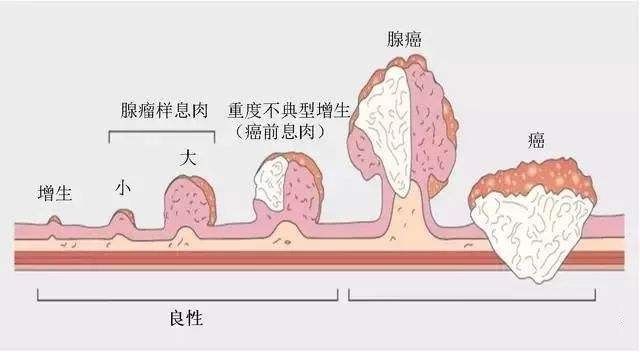
通常临床上所说的胆囊息肉实际上是 指 胆囊息肉样病变(PLG),又称隆起性病变,是影像诊断学对所发现的突入胆囊腔内的隆起性病变的统称。它是一种常见的胆囊病变,多数情况为胆囊腔内的良性占位性病变。由于PLG 缺乏明显的症状或体征,往往容易被人们忽视,易造成患者延误,目前认为它是胆囊癌的诱发因素之一。
胆囊息肉会能否癌变吗?
通常来说,胆囊息肉首先分为良性病变和恶性病变两类,也就是说胆囊息肉是有癌变的可能的,但是并不是所有的胆囊息肉都会癌变。
其良性病变再分为非肿瘤性息肉和肿瘤性息肉。非肿瘤性息肉:胆固醇息肉、胆囊腺肌症和炎性息肉,一般认为胆固醇息肉和炎性息肉属于良性病变,无恶变潜能。而胆囊腺肌症被视为癌前病变,文献报道其癌变率为 3%~10%;肿瘤性息肉:腺瘤、血管瘤、纤维瘤、平滑肌瘤和脂肪瘤等。肿瘤性息肉被认为是胆囊癌重要的危险因素。
发现胆囊息肉后应选择可靠的医院复查肝胆B超,最好经过为期一年以上的每三个月一次的超声比较。研究认为胆囊腺瘤的大小与其恶性潜能直接相关。多年的研究一致认为,胆囊息肉>10 mm时其恶变可能性明显增大,建议手术切除并行术中冰冻病理检查。
胆囊息肉什么情况下需要做手术?
胆囊息肉手术治疗的目的是为了预防息肉癌变和解除临床症状等问题,临床要严格把握手术指征。在此归纳胆囊息肉手术指征如下:
a.单发,病变直径>10 mm;
b.年龄>50岁;
c.无蒂性或广基病变;
d.病变在短期内基底变宽、有增大趋势或病灶周围黏膜有浸润、增厚表现;
e.合并胆囊疾病,如胆囊结石、急性或慢性胆囊炎有明显临床症状者;
f.合并硬化性胆管炎、胆总管结石等胆管病变;
g.息肉、长蒂或胆囊颈部息肉,影响胆囊排空,有胆绞痛发作等临床症状者;
h.彩超测及血流或CT、MR显示病变强化;
i.合并胆囊壁不规则增厚者,超声等辅助检查怀疑胆囊恶变可能。
其中第1条为公认的手术指征;对于第2~4条情况,应密切随诊至病灶直径8 mm;由于一般只有位于胆囊颈部或者长蒂的息肉才会引起不适症状,对于有临床不适症状的 PLG 病人,应小心地除外非 PLG或其他胆道疾病的因素,如慢性胃炎、十二指肠溃疡等。因此,胃肠镜等检查很必要,否则术后会仍可能有不适症状。而对于不满足上述条件的胆囊息肉,需要3~6个月的定期超声随访,如果随访1~2年无明显变化,可将其随访时间间隔适当延长。
对于需要治疗的胆囊息肉,怎么办呢?
腹腔镜胆囊切除术(LC)是良性胆囊切除的首选术式,目前腹腔镜胆囊切除术技术成熟,术后恢复快,甚至可以行“日间手术”,即今日手术,明日就可出院,1周就可恢复正常生活工作。
其次,近些年来微创保胆取息肉术也有一定的发展,对于炎症不重,恶性可能较小的息肉,可考虑应用。但保胆手术对于精细技术要求较高,术后存在胆漏、息肉复发、结石形成等风险,应充分评估谨慎选择。



